訪問看護の看取りの流れとは?看護師の役割や加算について解説!
公開日: 更新日:
この記事は2024年11月時点の情報をもとに執筆しています

目次
「カイポケ開業支援」は、無料で訪問看護ステーションの開業をサポートします。(※)
「開業の手順がわからない」「開業資金が足りるか心配」「法人設立・指定申請で困っている」。
カイポケは、このような開業のお悩みや不安解消のお力になります。
経験豊富な専任スタッフが、煩雑な手続きやスケジュール管理など開業まで伴走支援しますので、
ぜひお気軽にご相談ください。(※一部オプションサービスは有料です)
在宅での看取りは、利用者と家族にとって大切な時間です。住み慣れたわが家で、大切な人と共に過ごす最期の時間を支えるために、私たち訪問看護師には何ができるのでしょうか。 この記事では、訪問看護の看取りにおける実践的な流れや役割、算定できる加算について解説します。
訪問看護の看取りで提供されるケアとは?
在宅での看取りは、その人らしい暮らしを守り、安心して最期を迎えられる強みがあります。
愛着のある自宅で、家族の声や生活の音を聞きながら、いつもと変わらない環境でその方らしい最期の時間を過ごすことができるのです。
トータルペインの視点から、身体的、精神的ケアや家族へのケア、お看取り後のケアを中心に、丁寧に提供していきます。それぞれのケアについて説明していきます。
身体的なケア
訪問看護の看取りでは、以下の観点から全身状態をチェックし、苦痛の緩和に努めます。在宅だからこそ、その方の生活習慣や希望を大切にした柔軟なケアが可能です。病院とは違い、時間に縛られない自由さがあり、その人らしい過ごし方を支えることができます。以下が身体的なケアの例になります。
| 目的 | 対処法 |
| 全身状態の維持 | バイタルサインの測定、内服管理 |
| 疼痛管理 | 鎮痛剤や医療用麻薬の使用、マッサージ |
| 呼吸管理 | 排痰、吸引、酸素療法、好みの寝具での安楽な体位の工夫、窓からの風や好みの湿度調整 |
| 清潔保持 | 希望に応じた入浴(医師と相談)、清拭、手・足浴、家族と一緒にできるケア |
| 栄養の確保 | 食べたい時に食べたい物を、少量でも家族と一緒の食事時間、思い出の味、希望時補液 |
| 皮膚管理 | 褥瘡処置、保湿 |
| 排泄管理 | 排便コントロール、自宅の環境に合わせた排泄方法 |
精神的苦痛・スピリチュアルペインのケア
最期のときが近づいている利用者には、いら立ちやうつ状態、死に対する不安などの精神的変化が表れてきます。そのような変化に寄り添うことが、訪問看護師の大切な役割です。
「死ぬのが怖い」「何のために生きてきたのだろう」という言葉の裏には、計り知れない不安や苦しみがあります。時には黙って手を握り、その方の人生の物語に耳を傾けることが、大きな支えとなるのです。相手の人生に興味を持ち、答えを求めるのではなく、そばに寄り添う。その姿勢が何よりの癒しとなるでしょう。
家族へのケア
家族のケアも重視しなければなりません。とくにお亡くなりになる前の数日間は、家族の不安も強くなるでしょう。
「在宅で最期まで看たい」という思いと「このまま看ていけるだろうか」という不安が交錯するのは自然なことです。家族の揺れる気持ちに寄り添い、「一緒に考えていきましょう」という姿勢で支援することが大切です。また、体位の工夫やオムツ交換などの介護指導を通じて、長期化する介護負担の軽減を図ります。
看取り後のケア(エンゼルケア)
エンゼルケアは、その方への最後のケアであると同時に、家族の大切な思い出となる時間です。家族が望まれた場合、一緒にケアをすることで、より深い看取りの時間を共有できます。
髭剃りや清拭をしながら「いつも丁寧にケアされていましたね」「本当によく頑張られましたね」と、家族の献身的な介護を認め、労いの言葉をかけます。また、「○○が好きだったんですよね」「いつもこうしていたんです」という思い出話に耳を傾けることで、大切な方との時間を振り返る機会となります。
この大切な時間の共有は、家族がこれからを生きていく力となるでしょう。ただし、家族の意向を尊重し、見守ることを希望される場合は、そっと寄り添うことも大切です。
■ターミナルケア加算の算定ガイドをご用意しています。
>>今すぐ無料でダウンロードする
訪問看護での看取りマニュアル
看取りケアにおいて大切なのは、その人らしい最期を支えることです。ここでは、実践的なポイントやガイドラインについて解説します。
看取り期の判断と対応
看取り期が近い利用者と家族への説明は、日々の小さな変化に気づいてもらうことから始まります。体力や食事量の変化、睡眠時間の増加など、変化を共有しながら、心の準備を整えていきます。
看取り期を判断する訪問看護師には、バイタルサインだけでは測れない予測力が備わります。表情の細かな変化や、独特の「匂い」、温もりの変化など、日々のかかわりから培われる感覚です。
アセスメントを訪問看護師間で共有し、主治医や訪問診療チームとも連携することで、より確かな予測へとつなげることが大切です。
意思決定支援のポイント
意思決定支援では、「今後の治療についてどのようにお考えですか?」「最期の時をどのように過ごしたいですか?」など、具体的な質問を通じて思いを丁寧に聞き取ります。
利用者の意思が確認できない場合は、生活歴や日々の何気ない会話から推定意思を探り、家族と多職種で方針を検討します。
意思決定は一度で終わるものではなく、揺れ動く気持ちに寄り添い続けることが重要です。
人生の最終段階におけるガイドライン
厚生労働省では、人生の最終段階における医療の決定プロセスを重視しています。
時に利用者と家族の意向が異なることもありますが、基本的にはその方の人生はその方のものです。介入の初期から「アドバンス・ケア・プランニング(ACP)」を意識した対話を重ねながら、その方らしい最期の迎え方を支えます。
(参考:厚生労働省「人生の最終段階における医療の決定プロセスに関するガイドライン、2018.」、厚生労働省「人生の最終段階における医療の決定プロセスに関するガイドライン解説編、2018.」)
アドバンス・ケア・プランニングの事例や実施のポイントについて詳しく知りたい方は、以下のセミナーもご覧ください。
状態急変時の対応
看取りの時期を予想していても、突然の急変でお亡くなりになることがあります。そのような時は、家族の動揺や自責の念に寄り添うことが大切です。
「どうして急に?」という家族の言葉に対しては、事実を肯定的に捉えられるよう、利用者本人へのねぎらいを込めた言葉をかけるよう意識すると良いでしょう。
声かけの一例を以下に示します。
「まだ大丈夫そうに見えたけれど、ギリギリまでがんばっておられたのですね。」
「びっくりされたと思いますが、最期まで普通に過ごせたことは素晴らしいことでしたね。」
最期にそばで看取れなかったことを責める家族には、「ここまで早いとは私たちにもわからなかった」等、専門職の立場から声をかけ、自責の念を和らげます。
このような急変に備え、緊急性の高い症状を家族と事前に共有し、24時間対応の体制を説明します。
在宅での看取りを希望している場合は救急車を呼ばないようお願いし、代わりに訪問看護師への連絡方法を具体的に伝えることで、家族の不安軽減に努めます。
また、急変時の状況や会話、対応内容は必ず記録に残しておきましょう。
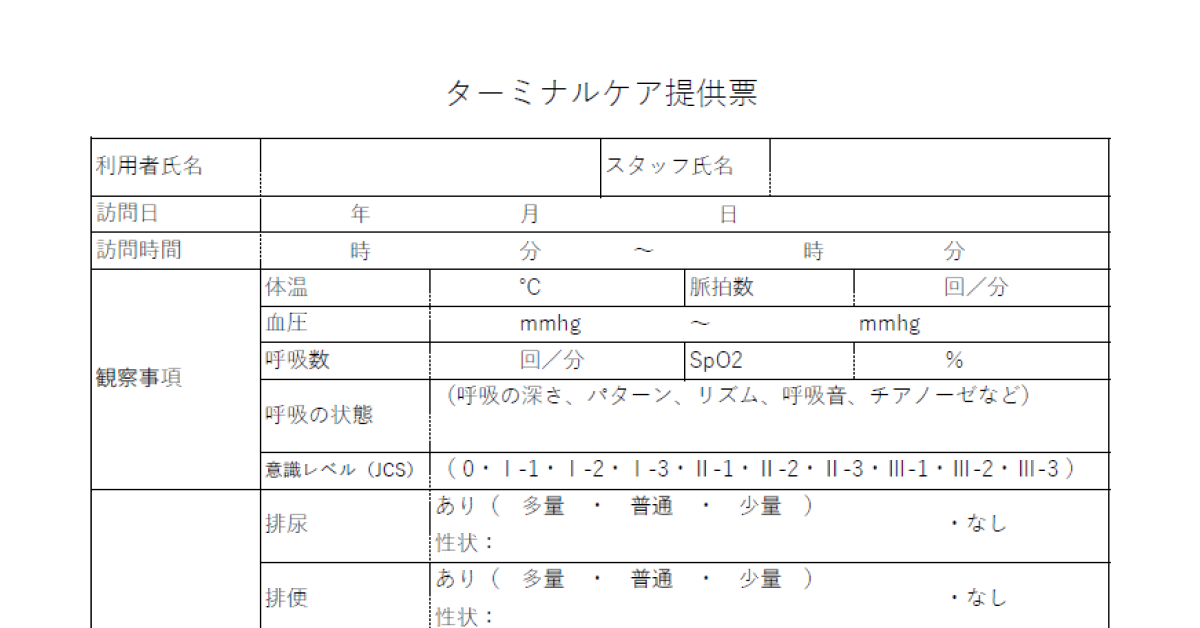
■ターミナルケア提供表の記入例と雛形(Excel)をご用意しています。
>>今すぐ無料でダウンロードする
記録
看護の質を担保し、適切な加算算定につなげるため、以下の記録を残します。
訪問看護計画書
利用者の心身の状態と経過
看取りにおける説明と同意
家族の反応や心理状態の変化
他職種連携の内容(カンファレンスの記録など)
ターミナルケアの計画書の記入内容について詳しく知りたい方は、以下の記事をご覧ください。
訪問看護における看取りの流れ
看取りは意思決定の支援から始まり、最期の時まで継続的なケアが必要です。以下に、実践的な流れを解説します。
準備段階
家族への支援体制の説明と、具体的な治療方針や対応の希望を確認することから始まります。この段階から、グリーフケアは始まっているのです。
①看取りの支援体制の説明
医師による治療方針の説明後は、訪問看護師が症状の変化や医療処置、緊急時の対応などをわかりやすく補完します。
24時間体制ではありますが、病院のようにすぐに駆けつけられるわけではないことも理解をしていただく必要があります。
②治療方針・対応についての希望の確認
自宅での過ごし方、緊急時の対応について、ご本人や家族の希望を丁寧に確認します。
「痛みがない状態を維持したい」、「痛くてもいいから起きていたい」、「点滴はしたくない」など、その方らしい最期を支える具体的な希望を伺います。
利用者の希望を汲み取り、医療的な対応と両立させることがその人らしい最期を支えることにつながるでしょう。
③訪問看護計画書を作成
利用者の状態を評価し、訪問看護計画書を作成します。記載した内容はご本人や家族と共有します。
状態の変化に応じて、訪問する頻度やケア内容に修正が必要となる可能性も説明します。
意思決定を尊重した支援
症状のコントロールと苦痛の緩和に着目しながら、言葉で表現される意思だけでなく、表情や仕草からも本当の意思を読み取ります。
一度決めた方針も、状況により変更できることを伝え、柔軟な対応と寄り添いの姿勢を示します。
家族への説明
最期の時が近づいた段階で、これからの兆候や経過をわかりやすい言葉で説明します。
24時間いつでも連絡できることや、呼吸が停止したら救急車ではなく訪問看護に連絡することなど、具体的に伝えます。
看取り期の経過を家族に説明する際は、各医療機関や緩和ケア団体が公開している看取りのパンフレットを活用すると効果的です。イラストや図を用いた分かりやすい資料は、家族の理解を深める助けとなります。説明の後も、繰り返し読み返すことができる資料があることで、家族の不安軽減につながります。
(参考:これからの過ごし方について(看取りのパンフレット)|緩和ケア.net(日本緩和ケア医療学会))
医師による死亡確認・死亡時刻の確認
呼吸停止の連絡を受けたら看護師が訪問し、主治医に連絡をとります。死亡診断までの流れを丁寧に進めることで、家族が死を受け入れる時間となります。
エンゼルケア、グリーフケア
家族が望まれた場合、一緒にエンゼルケアを行います。これまでの介護を労い、思い出を語る大切な時間です。家族の意向を尊重し、見守ることを希望される場合は、そっと寄り添います。
家族の悲しみをあるがまま受け止め、認める行為はグリーフケアにつながります。
看取りにおける看護師の役割
医療処置を含め、訪問看護師が柔軟に対応することは利用者や家族にとっても大きな安心につながるでしょう。
ここではその具体的な役割を解説します。
苦痛の軽減
訪問看護師は、医師の指示のもと医療処置を提供し、苦痛の軽減に努めます。
酸素流入や輸液管理などにより全身状態を安定させ、苦痛を和らげることもあります。その方の好みや生活習慣に合わせたポジショニングやマッサージ、優しい声かけなど、在宅ならではの工夫も大切な役割です。
24時間対応体制での支援
時間帯を問わず利用者をサポートできる体制は、大きな支えとなります。
「心配な時はいつでも相談してください」という一言が、そばで看病・介護を続ける家族の心の支えにもなります。不安な気持ちに寄り添い、電話での相談にも丁寧に対応することで、在宅での看取りが実現できます。
チーム医療のコーディネート
看取りをおこなう訪問看護師には、多職種との連携を図るコーディネーターとしての役割が求められます。
利用者の状態は主治医と連携し、家族の疲労が強い場合はケアマネージャーと相談してヘルパーの利用といったレスパイトケア(※)を検討します。日々の関わりから得た情報を多職種で共有し、それぞれの専門性を活かしたケアを実現します。
※レスパイトケアとは、在宅療養を支援する家族が一時的に休息を取れるようサポートするサービスの総称です。
訪問看護の看取りで算定できる加算
看取りケアの質の向上と、訪問看護ステーションの安定した運営のために、適切な加算算定は重要です。個々の看護師が理解しておくべき基本的な仕組みを解説します。
看取りで多く算定される加算は、介護保険における「ターミナルケア加算」と医療保険における「訪問看護ターミナルケア療養費」です。保険の種類により算定要件が異なるため、注意が必要です。
| 保険の種類 | 算定要件や特徴 |
| 介護保険 | ・死亡月に訪問がなくても算定可能 ・ターミナルケア加算として評価 ・看取り期の支援体制や手厚いケアを評価 |
| 医療保険 | ・死亡月に訪問がない場合、訪問看護ターミナルケア療養費を算定 ※上記の場合基本療養費や管理療養費の算定不可 ・24時間連絡体制、医療処置への対応を評価 |
そのほか算定できる主な加算は以下です。
緊急時訪問看護加算
24時間対応体制加算
特別管理加算(気管切開や人工呼吸器の使用等) など
これらの加算を確実に算定するためには、日々の記録の充実と算定要件の理解が欠かせません。看護師は記録を丁寧に残し、管理者は算定漏れがないようチェックする体制を整えることが重要です。
ターミナルケア加算や訪問看護ターミナルケア療養費の詳しい算定要件や運用のポイントは、以下の記事で詳しく解説しています。
まとめ
訪問看護の看取りでは、死に向き合うご本人や家族の意向に寄り添いながら、質の高いケアを提供することが求められます。一方で、訪問看護ステーションの運営のためには、適切な加算算定も欠かせません。
人生の最期に関わらせていただく感謝を胸に、丁寧なケアと記録を行い、 チーム全体で利用者と家族の望む看取りを支えましょう。
訪問看護のソフト・システムをお探しなら、月額25,000円(税抜)の『カイポケ訪問看護』をおすすめします。タブレットで夜間や早朝の急な訪問時に利用者の情報をすぐに確認し記録を行うことが可能です。ぜひ一度、カイポケの豊富な機能を無料体験でお試しください。

医療WEBライター ささまほ
国立大学を卒業後、大学病院、障がい者福祉施設、離島クリニックの外来と訪問診療、訪問看護師を経て、在宅分野での豊富な経験と知識を活かし、『現場とWebから、誰もが自分らしい最期を送れる社会を』をモットーに、在宅医療専門ライターチームを運営。執筆・編集業でも活躍中。 正しい医療知識を広める会所属。
便利な資料をダウンロード
必要な機能がオールインワン